
在三级医院评审、DRG/DIP支付改革持续推进的当下,住院病案管理面临严峻挑战:手工质控耗时长达3-5小时/份,编码错误率高达15%-20%(见表1),直接影响HQMS数据上报质量。某三甲医院统计显示,因首页信息缺失导致的医保拒付金额年均超300万元,暴露出传统质控模式在医疗质量监测中的明显短板。

在智慧医院建设浪潮中,病案数字化正以革命性姿态重塑医疗管理体系。通过将纸质病历转化为结构化数据,医疗机构不仅实现了效率跃升,更为医疗质量控制和科学决策提供了数字基石。

在医保支付改革浪潮下,某三甲医院院长王主任最近常被这些问题困扰:病案首页填写错误导致分组偏差、CMI值持续低位徘徊、科室绩效核算争议不断...这些场景折射出传统医院管理在DRG/DIP支付改革中的深层痛点。
国家卫健委《"十四五"全民健康信息化规划》明确提出,2025年前三级医院要实现电子病历分级评价达到5级以上。在DRG/DIP医保支付改革与HQMS(医院质量监测系统)双重驱动下,传统纸质病案管理已无法满足日均3000+份病案的处理需求,更难以支撑医疗数据治理体系建设。

在医保基金年均支出增速超12%的背景下,国家推进DRG/DIP改革趋势已覆盖全国71%三级医院。传统按项目付费模式导致医疗费用失控,某三甲医院数据显示:住院费用中耗材占比高达38%,CMI指数(病例组合指数)长期低于行业均值0.15。结算清单质控缺失、病种分组标准模糊、成本核算粗放三大痛点,正倒逼医疗机构寻求数字化转型。
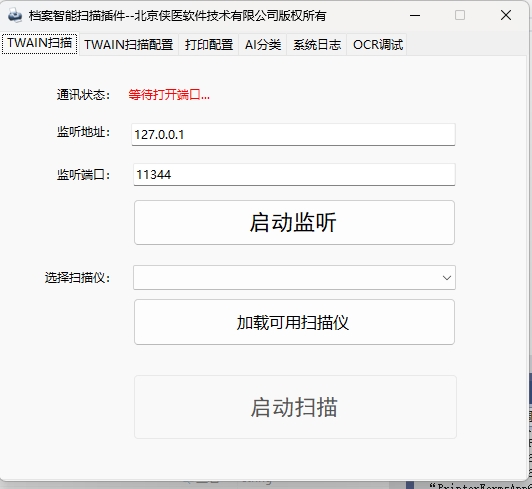
在医疗、金融等行业推进无纸化办公的浪潮下,文档数字化成为刚需。作为连接扫描硬件与软件的核心桥梁,TWAIN协议虽占据90%扫描设备市场,却长期面临批量处理慢、格式兼容差等痛点。传统扫描仪每小时仅能处理200页文档,这种效率显然无法满足三甲医院日均5000份病案翻拍的需求。

在某三甲医院的地下档案库,泛黄的病历本在密集的铁架上绵延近百米,专职管理员每天推着运输车往返40余次。这并非个例——据《中国医院信息化发展报告》显示,三级医院年均产生纸质病案(Medical Record)超50万份,存储成本占院区总面积的12%。传统管理模式正面临三重挑战:仓储空间告急、调阅耗时超30分钟、信息泄露风险攀升,数字化转型已成破局关键。
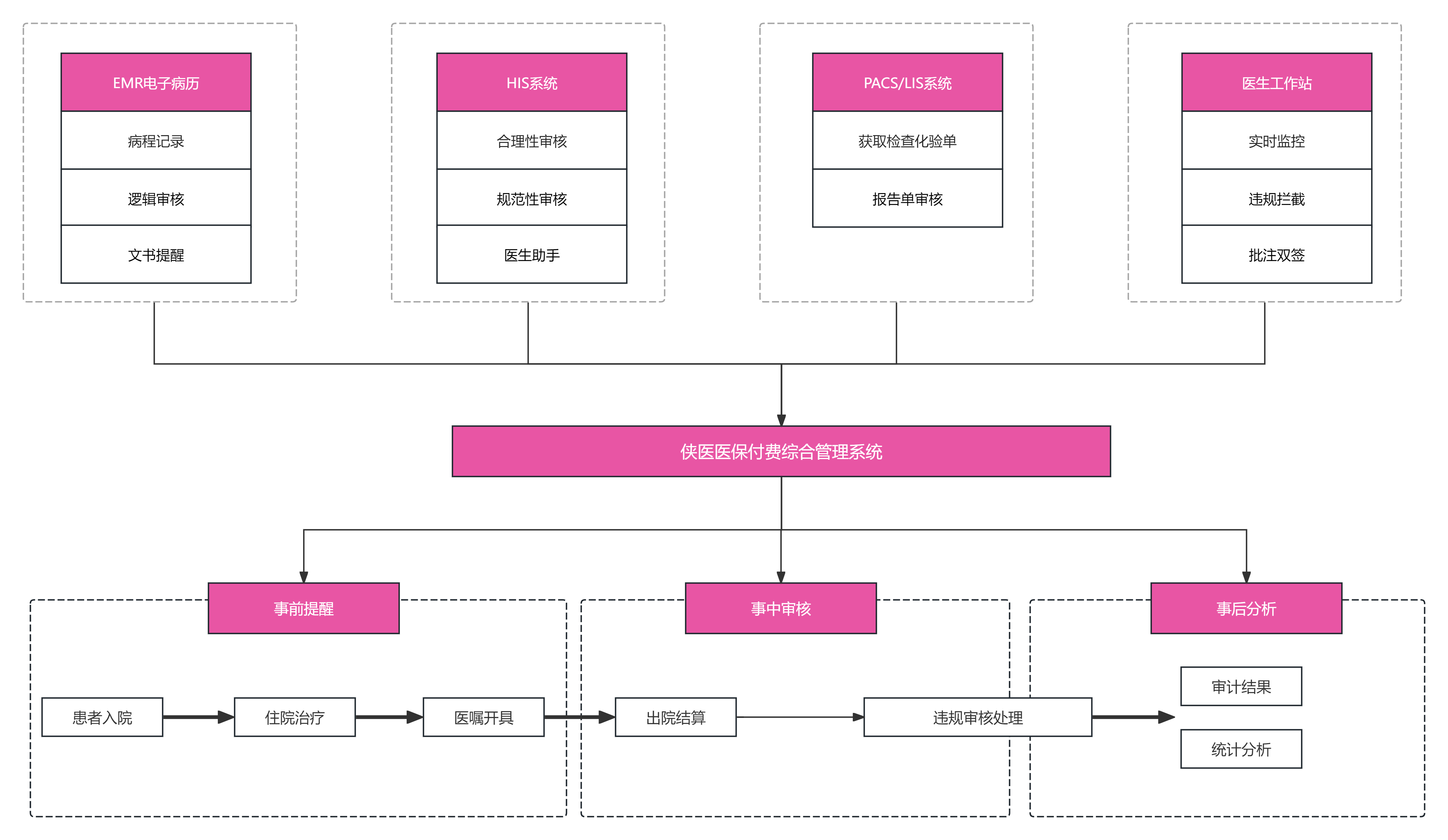
2023年全国DIP支付覆盖率达80%的政策目标,正推动医疗机构经历前所未有的变革。某三甲医院财务总监坦言:'过去按项目收费时,药占比超40%是常态,现在DIP病种打包付费直接让药品从收入项变成成本项。'数据显示,首批试点医院平均亏损病种达17%,传统粗放式管理已难以为继。

在DRG/DIP医保支付改革浪潮下,病案首页数据质量直接决定着医院"钱袋子"的厚度。某三甲医院统计显示,编码错误导致的医保拒付金额从2019年的380万激增至2022年的920万。这种现实压力倒逼医院重新审视病案质量管理系统的重要性。

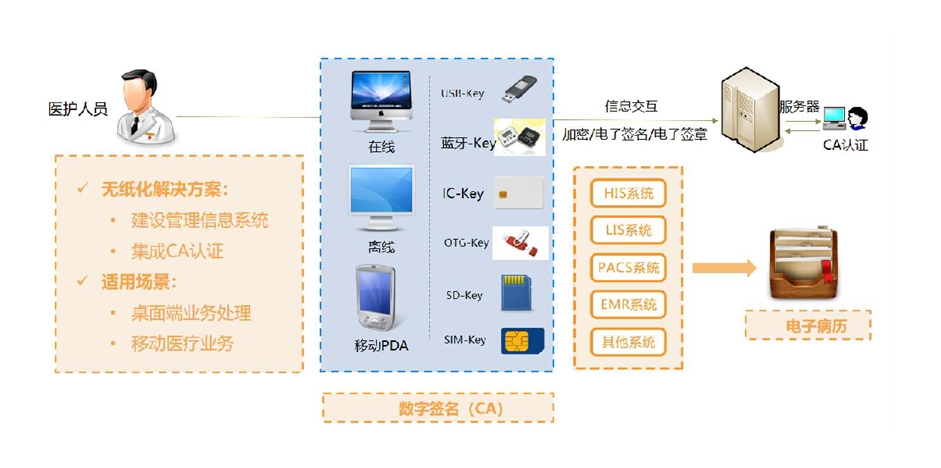
在智慧医院建设浪潮下,医疗机构正通过数字化转型突破传统管理模式。作为医疗信息化解决方案的核心场景,电子病案系统的创新应用正深刻改变着病案管理全流程。本文从实际痛点出发,揭示数字化技术如何赋能医院实现效率与服务的双重升级。




请填写真实信息,我们将在 1 个工作日内与您取得联系
 联系我们
联系我们
 电话咨询
电话咨询

 在线咨询
在线咨询



 联系我们
联系我们